Comme décrit dans l’article précédent sur les principaux symptômes d’un colon en mauvaise santé, les troubles digestifs du quotidien sont souvent banalisés. Pourtant parfois, ils cachent une pathologie du côlon qui mérite attention et accompagnement adaptés.
Le côlon est un organe complexe, dont nous avons en partie exploré l’importance dans les articles précédents. Nous avons vu ainsi qu’il abrite un système nerveux autonome de 200 à 600 millions de neurones, qu’il produit 95 % de la sérotonine de notre organisme, et que sa santé influence directement notre équilibre mental et émotionnel. La médecine traditionnelle chinoise, de son côté, lui attribue depuis plus de 3000 ans un rôle central dans notre capacité à lâcher prise et à nous régénérer.
Après les principaux symptômes, je vous propose un panorama complet des principales pathologies qui peuvent affecter votre gros intestin. Aucun avis médical ici, juste une meilleure grille de lecture de votre santé intestinale.
En effet, reconnaître les signaux, comprendre les mécanismes, et savoir quand et vers qui se tourner, sont indispensables pour rester acteur de sa santé et faire les bons choix.
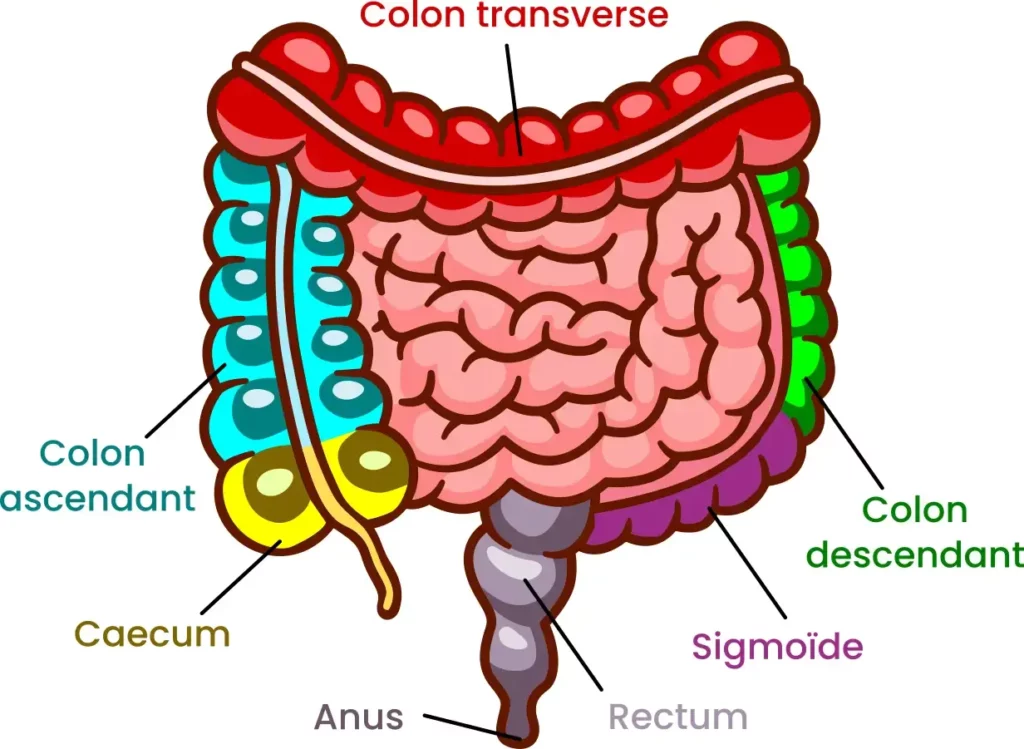
Avant d’entrer dans le détail des pathologies, un rappel anatomique rapide s’impose.
Pour résumer, le côlon est l’organe terminal du tube digestif, il mesure environ 1,5 mètre de long et prolonge l’intestin grêle (~8 mètres). Il est composé de 7 segments, le caecum, le côlon ascendant, le côlon transverse, le côlon descendant, le sigmoïde, le rectum et l’anus. Sa mission principale est d’absorber l’eau et les électrolytes des résidus alimentaires (sodium, potassium, chlorure, magnésium, calcium et le phosphore), de former les selles et de les acheminer vers l’évacuation. Il héberge aussi l’essentiel du microbiote intestinal, possède son propre système nerveux, participe à la synthèse de vitamines (B12, K) et module notre immunité.
Les facteurs de risque communs aux pathologies du côlon
Avant de détailler chaque pathologie, comprendre les facteurs qui fragilisent le côlon de manière générale est essentiel. Certains sont génétiques ou constitutionnels donc peu ou pas contrôlables, d’autres sont comportementaux et donc ajustables dans le cadre d’une démarche préventive.
Les facteurs comportementaux fragilisent le côlon dans la durée en le déformant, en perturbant sa fonction mécanique (péristaltisme), en appauvrissant son microbiote ou en favorisant un état inflammatoire chronique.
Les facteurs alimentaires
Une alimentation pauvre en fibres est le premier facteur de fragilisation du côlon. Les fibres alimentaires jouent un rôle mécanique (elles augmentent le volume des selles et accélèrent le transit) et un rôle nutritif en nourrissant les bactéries bénéfiques1 du microbiote via la fermentation. Une consommation insuffisante favorise la constipation, la dysbiose, les diverticules et augmente le risque de cancer colorectal.
De plus, une alimentation ultra-transformée, riche en sucres raffinés, en graisses saturées et en additifs alimentaires perturbe durablement l’équilibre de la flore intestinale et entretient un état inflammatoire dans la muqueuse colique (paroi du côlon).
Pour rappel, j’ai décrit dans un article précédent les habitudes alimentaires pour prendre soin de son côlon au quotidien.
Le stress chronique
Comme exploré en détail dans mon article sur le lien entre côlon et santé mentale, le stress chronique altère la perméabilité de la paroi intestinale, perturbe la motricité colique (péristaltisme) et déséquilibre le microbiote. Il est impliqué dans le déclenchement et l’entretien du syndrome de l’intestin irritable (SII), dans l’aggravation des maladies inflammatoires chroniques de l’intestin et dans la constipation.
La sédentarité et l’hydratation insuffisante
L’activité physique stimule le péristaltisme par voie nerveuse et mécanique (contraction abdominale, vibrations). Une sédentarité prolongée ralentit le transit et favorise la stagnation des matières. De même, une hydratation insuffisante (moins de 1,5 litre par jour) durcit les selles et rend leur évacuation difficile, première étape vers une constipation chronique. Qui n’a pas constaté qu’un long trajet en voiture, en train ou en avion (plusieurs heures) génère une courte phase de constipation ?
L’âge et la génétique
Certaines pathologies coliques voient leur prévalence augmenter nettement avec l’âge comme la diverticulose, le cancer colorectal ou les polypes adénomateux. D’autres ont une composante génétique documentée, comme les maladies inflammatoires chroniques de l’intestin ou la polypose adénomateuse familiale, qui justifie un dépistage précoce en cas d’antécédents familiaux.
Les pathologies fonctionnelles : quand le côlon souffre sans lésion visible
Les troubles fonctionnels intestinaux sont les plus fréquents en consultation de gastro-entérologie. Et bien souvent, le côlon ne présente aucune anomalie visible à l’imagerie, à la coloscopie ou à la biologie standard. Pourtant, la souffrance est bien présente chez le patient, ce sont des pathologies réelles et pas des troubles psychosomatiques imaginaires.
Pour rappel, être en bonne santé ne signifie pas ne pas être malade. Selon la définition de l’OMS, « La santé est un état de complet bien-être physique, mental et social, et ne consiste pas seulement en une absence de maladie ou d’infirmité. »
Le syndrome de l’intestin irritable (SII)

Aussi appelé côlon irritable ou colopathie fonctionnelle, le syndrome de l’intestin irritable (SII) est la pathologie digestive la plus répandue. Il touche entre 5 et 10 % de la population française et 2 fois plus les femmes que les hommes. Le diagnostic repose sur des critères de diagnostic spécifiques aussi appelés critères de Rome IV (Cf. image ci-contre)
On distingue trois formes cliniques de SII:
- constipation (SII-C),
- diarrhée (SII-D),
- SII mixte (SII-M), qui alterne constipation et diarrhée.
Dans tous les cas, des ballonnements, des flatulences et une sensation d’évacuation incomplète accompagnent fréquemment les symptômes.
Le SII est directement lié à l’axe intestin-cerveau. En effet, le cerveau entérique des personnes atteintes de SII présente une hypersensibilité viscérale. Le stress, l’anxiété, la dysbiose intestinale et les épisodes infectieux gastro-intestinaux figurent parmi les principaux facteurs déclenchants.
La prise en charge repose sur une approche globale composée:
- d’un régime pauvre en FODMAPs (sucres fermentescibles mal absorbés),
- d’une limitation du stress
- d’une psychothérapie ou hypnothérapie
- d’un soutien du microbiote,
L’objectif est d’améliorer la qualité de vie, pas de guérir une lésion inexistante.
La constipation chronique
La constipation est dite chronique lorsqu’elle persiste depuis plus de six mois, avec moins de trois selles par semaine, des selles dures et difficiles à évacuer, une sensation de blocage ou d’évacuation incomplète. Elle touche environ 20 % des français et davantage les femmes et les personnes âgées.
Il existe la constipation de transit (le côlon propulse les selles trop lentement), et la constipation distale ou dyschésie (les mécanismes d’évacuation au niveau du rectum et du canal anal sont perturbés). Ces deux formes peuvent coexister et leur prise en charge diffère.
Les causes sont multiples : alimentation pauvre en fibres, déshydratation, sédentarité, certains médicaments (antidouleurs opioïdes, antidépresseurs, antihistaminiques), pathologies thyroïdiennes, ou antécédents de chirurgie pelvienne.
La constipation chronique non prise en charge favorise la formation de diverticules, d’hémorroïdes, et contribue à un déséquilibre durable du microbiote par stagnation des matières.
La dysbiose intestinale
La dysbiose désigne un déséquilibre de la composition et de la fonction du microbiote intestinal avec des bactéries bénéfiques plus rares et le développement de souches pathogènes ou opportunistes2. Elle accompagne et aggrave la plupart des pathologies fonctionnelles et inflammatoires du côlon. Outre les troubles digestifs, se développent une fatigue chronique, une baisse de l’immunité, des troubles cutanés, et des perturbations de l’humeur et du sommeil.
Les causes possibles sont là aussi nombreuses : antibiothérapies répétées (qui détruisent la flore), alimentation ultra-transformée, stress chronique, manque de diversité alimentaire, ou usage prolongé d’inhibiteurs de la pompe à protons (IPP) dont l’usage à long terme est controversé dans la communauté médicale.
Heureusement, le microbiote est malléable. Avec une alimentation adaptée (fibres prébiotiques, aliments fermentés), un mode de vie sain et si nécessaire une complémentation ciblée en probiotiques, il peut se rééquilibrer.
Le côlon paresseux
Le côlon paresseux, ou inertie colique, est une forme sévère de constipation de transit dans laquelle le côlon perd progressivement sa capacité à propulser les matières. Le transit fortement ralenti peut conduire à des délais de plusieurs semaines entre deux évacuations. C’est dans ces situations que le système nerveux entérique, dont le fonctionnement est altéré, peut bénéficier d’un accompagnement spécifique pour retrouver son rythme naturel.
Bon à savoir
L’irrigation du côlon se montre particulièrement efficace sur plusieurs mécanismes impliqués dans les pathologies fonctionnelles : réduction de la stagnation fécale, réenclenchement du péristaltisme et via le rebiosage post-séance, soutien du rééquilibrage du microbiote qui fait partie des facteurs clés du SII, de la dysbiose intestinale et de la constipation chronique.
Les maladies inflammatoires chroniques de l’intestin (MICI)
Les maladies inflammatoires chroniques de l’intestin (MICI) constituent un groupe de pathologies auto-immunes3 caractérisées par une inflammation chronique et récidivante de la paroi intestinale. Elles touchent environ 300 000 personnes en France, en hausse constante depuis les années 70. Leur développement est en partie attribué aux transformations de notre alimentation et de notre microbiote. Les MICI évoluent par crise avec bien souvent des épisodes de diarrhée et des douleurs abdominales. Elles nécessitent un suivi gastro-entérologique rigoureux. Les MICI regroupent la maladie de Crohn et la rectocolite hémorragique.
La maladie de Crohn
La maladie de Crohn peut atteindre n’importe quel segment du tube digestif, de la bouche à l’anus, mais affecte le plus souvent l’iléon terminal (dernière portion de l’intestin grêle) et le côlon.
Les symptômes principaux sont des douleurs abdominales intenses (souvent dans le bas-ventre droit), des diarrhées chroniques parfois sanglantes, une fatigue profonde et une perte de poids. Des manifestations extra-digestives sont fréquentes comme des atteintes articulaires, cutanées, oculaires ou hépatiques. Des complications structurelles (fistules4, abcès, sténoses intestinales5) peuvent survenir au fil du temps.
L’origine est multifactorielle : une prédisposition génétique (plus de 200 loci génétiques impliqués), une réponse immunitaire aberrante vis-à-vis du microbiote intestinal, et des facteurs environnementaux déclenchants (tabagisme, infections, alimentation). Le traitement est médical et parfois chirurgical lors des complications.
La rectocolite hémorragique (RCH)
La rectocolite hémorragique atteint exclusivement le côlon, toujours de façon continue et en débutant systématiquement par le rectum pour remonter plus ou moins haut selon la sévérité. Contrairement à la maladie de Crohn, l’inflammation est superficielle et n’affecte jamais l’intestin grêle.
Le tableau clinique est dominé par des diarrhées sanglantes, des douleurs abdominales, une urgence défécatoire (besoin impérieux d’aller aux toilettes), et lors des poussées sévères, un syndrome inflammatoire général avec fièvre et perte de poids. La RCH augmente le risque de cancer colorectal après 10 ans d’évolution, ce qui justifie une surveillance coloscopique régulière.
Important à retenir
L’hydrothérapie du côlon est formellement contre-indiquée en phase de poussée de MICI. En dehors des poussées, un avis gastro-entérologique préalable est indispensable avant tout accompagnement par voie intestinale.
Les pathologies structurelles du côlon
Ces pathologies se caractérisent par des modifications anatomiques visibles et documentables (examen clinique, coloscopie ou imagerie). Leur prévalence augmente généralement avec l’âge, et leur évolution dépend en grande partie des habitudes de vie.
La diverticulose et la diverticulite
La diverticulose est la présence de petites hernies (diverticules) de la muqueuse au travers des couches musculaires de la paroi colique, principalement dans le côlon sigmoïde. C’est l’une des pathologies coliques les plus fréquentes dans les pays occidentaux, elle concerne moins de 10 % des moins de 40 ans, mais plus de la moitié des plus de 70 ans. La corrélation avec l’alimentation appauvrie en fibres des sociétés industrialisées est établie.
Dans la grande majorité des cas, la diverticulose est asymptomatique et découverte fortuitement lors d’une coloscopie. Elle peut toutefois se compliquer en diverticulite aiguë, infection ou inflammation d’un ou plusieurs diverticules, qui se manifeste par des douleurs intenses dans le bas-ventre gauche, une fièvre, une nausée et un arrêt du transit. La diverticulite peut nécessiter une hospitalisation et un traitement antibiotique, voire chirurgical en cas de complication (abcès, perforation, fistule).
La prévention repose essentiellement sur une alimentation riche en fibres, une bonne hydratation, l’activité physique régulière et l’arrêt du tabac.
Les hémorroïdes
Les hémorroïdes sont des formations vasculaires normalement présentes dans le canal anal, constituées de tissus érectiles qui participent à la continence fine6. Elles deviennent pathologiques lorsqu’elles se dilatent, glissent ou s’enflamment. Cette pathologie touche près d’une personne sur deux à un moment ou un autre de la vie, et représente le premier motif de consultation en proctologie7.
On distingue les hémorroïdes internes indolores des hémorroïdes externes douloureuses. Les symptômes sont variables : saignements de sang rouge vif lors de la défécation, sensation de brûlure ou de prurit anal, douleurs intenses en cas de thrombose8, et prolapsus hémorroïdaire (extériorisation des hémorroïdes internes).
La constipation chronique avec efforts de poussée prolongés, la sédentarité, la grossesse, le surpoids et l’alimentation pauvre en fibres en sont les causes les plus fréquentes. Le traitement associe des mesures hygiéno-diététiques (fibres, hydratation, régulation du transit), des traitements locaux médicamenteux, et si nécessaire une intervention chirurgicale.
Les polypes coliques
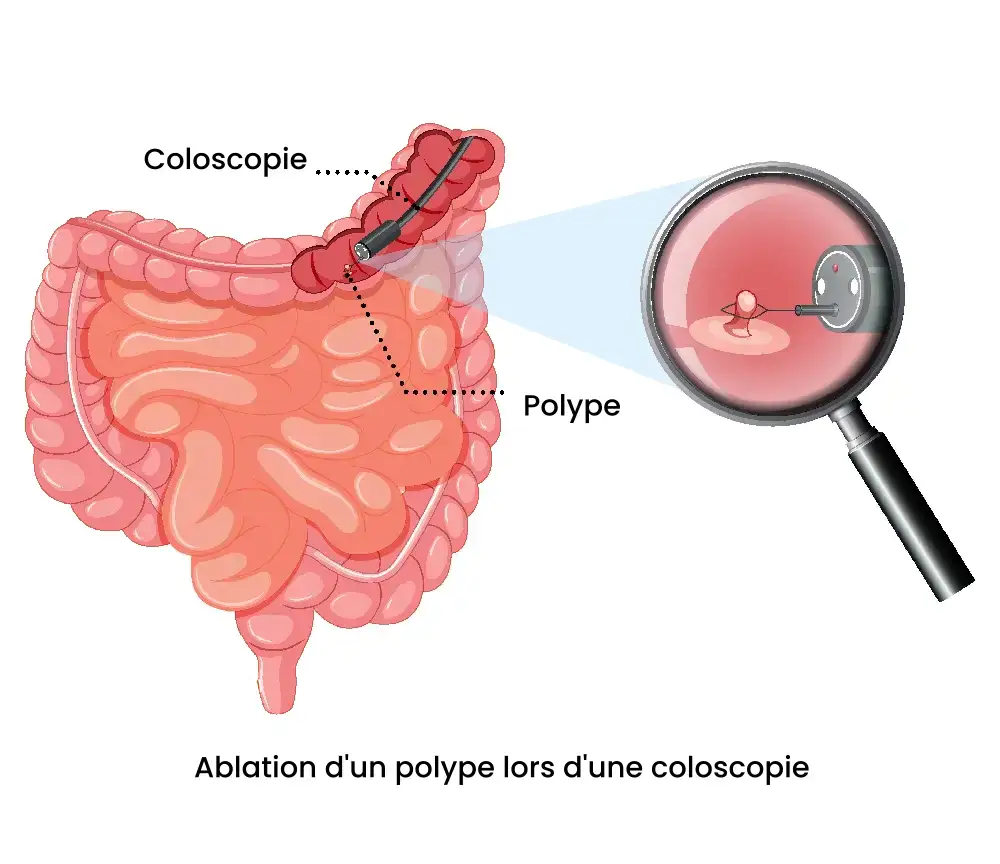
Les polypes sont des excroissances bénignes de la muqueuse intestinale, qui font saillie dans le côlon. Leur prévalence augmente avec l’âge (30 à 40 % des personnes de plus de 50 ans en présentent au moins un) et ils sont, dans l’immense majorité des cas, asymptomatiques et découverts fortuitement lors d’une coloscopie de dépistage.
Leur importance réside dans leur potentiel évolutif. Parmi les polypes les plus communs, certains peuvent évoluer vers un cancer colorectal sur une période de 10 à 15 ans. C’est la raison pour laquelle leur détection et ablation lors de la coloscopie constitue l’un des actes de prévention les plus efficaces contre le cancer du côlon, le potentiel malin est supprimé avant même de s’exprimer.
Les facteurs favorisants comprennent l’âge, les antécédents familiaux de polypes ou de cancer colorectal, l’obésité, le tabagisme, la consommation d’alcool et une alimentation pauvre en fibres et riche en viandes rouges transformées.
L’appendicite
L’appendicite aiguë est l’inflammation de l’appendice, petit diverticule naissant du cæcum à la jonction entre l’intestin grêle et le côlon ascendant. C’est l’une des urgences abdominales chirurgicales les plus fréquentes, touchant surtout les enfants et les jeunes adultes. Elle se manifeste classiquement par une douleur débutant au niveau du nombril puis migrant vers la fosse iliaque droite, accompagnée de fièvre, de nausées et d’une diminution de l’appétit. Le traitement est l’appendicectomie chirurgicale.
Le cancer colorectal : un enjeu majeur de santé publique
Le cancer colorectal est le troisième cancer le plus fréquent en France (44 000 nouveaux cas par an) et la deuxième cause de mortalité par cancer. Pourtant lorsqu’il est détecté à un stade précoce, le taux de survie à 5 ans dépasse 90 %. C’est dire l’importance de la prévention et du dépistage précoce.
Le cancer colorectal se développe le plus souvent à partir d’un polype commun qui dégénère progressivement sur plusieurs années. Cette lente évolution offre une opportunité thérapeutique précieuse, l’ablation du polype lors d’une coloscopie qui suffit à prévenir la majorité des cancers.
Le dépistage organisé : une priorité
Le programme national de dépistage organisé invite toute personne entre 50 et 74 ans à réaliser un test immunologique (test FIT) tous les deux ans, remis gratuitement par le médecin traitant. Ce test détecte des traces microscopiques de sang dans les selles, signal possible d’un polype ou d’un cancer débutant. En cas de résultat positif, une coloscopie est réalisée pour confirmation. Pour plus d’informations sur ce programme : Institut National du Cancer – Dépistage du cancer colorectal.
Pour les personnes à risque élevé (antécédents personnels ou familiaux de polypes ou de cancer colorectal) ou à risque très élevé (polypose adénomateuse familiale, syndrome de Lynch), des protocoles de surveillance spécifiques sont mis en place par le gastro-entérologue dès 40 ou 45 ans.
Les facteurs de risque modifiables
L’alimentation joue un rôle de premier plan. Une consommation élevée de viandes rouges et transformées, une alimentation pauvre en fibres, le surpoids et l’obésité, la sédentarité, le tabagisme et la consommation d’alcool constituent des facteurs de risque importants.
À l’inverse, une alimentation riche en fibres végétales, une activité physique régulière et le maintien d’un poids de santé réduisent significativement ce risque.
Le regard de la médecine traditionnelle chinoise sur les pathologies du côlon
La médecine traditionnelle chinoise (MTC) ne raisonne pas en termes de maladie au sens occidental du terme. Elle cherche à identifier les déséquilibres énergétiques qui précèdent et accompagnent les manifestations cliniques. Comme je l’ai décrit dans l’article consacré au côlon dans la médecine traditionnelle chinoise, le Gros Intestin (Dà Cháng) gouverne la transformation et l’élimination, physiquement et émotionnellement. Son énergie est associée à l’automne, à l’élément Métal, et à la capacité de lâcher prise.
Derrière les pathologies fonctionnelles que la médecine occidentale qualifie de trouble du transit, la MTC cherche à identifier la nature du déséquilibre : stagnation du Qi (ballonnements, douleurs coliques), chaleur dans le Gros Intestin (inflammation, constipation avec selles sèches), vide de Yang du Gros Intestin (diarrhées chroniques, selles molles, fatigue), ou invasion de froid (douleurs crampoïdes soulagées par la chaleur).
Cette lecture permet une approche individualisée : deux personnes souffrant de côlon irritable n’auront pas nécessairement le même tableau énergétique, et leur prise en charge en MTC sera différente.
L’acupuncture, la pharmacopée chinoise, le Tui Na abdominal et les conseils nutritionnels selon les 5 éléments sont les outils privilégiés pour rétablir l’équilibre.
Ce qui frappe dans le rapprochement entre MTC et médecine moderne, c’est la convergence des conclusions : prendre soin de son côlon, c’est prendre soin de son équilibre global. Deux chemins très différents, la même destination.
Bon à savoir
Ce panorama des pathologies du côlon met en lumière une réalité : la santé intestinale se travaille en amont. Alimentation, hydratation, gestion du stress, activité physique, écoute de son corps, ce sont ces gestes du quotidien qui maintiennent votre côlon en bonne santé et préviennent l’installation des troubles.Lorsque les troubles fonctionnels sont déjà présents et que les mesures hygiéno-diététiques ne suffisent plus, un accompagnement professionnel peut faire la différence.
Au cabinet, je propose un bilan personnalisé pour identifier les déséquilibres à l’œuvre et mettre en place un protocole adapté à votre situation, combinant hydrothérapie du côlon, massage abdominal Tui Na et réflexologie plantaire dans une approche intégrative.Cette approche ne se substitue pas au suivi médical, elle le complète, en agissant sur les dimensions fonctionnelle, énergétique et émotionnelle de votre santé intestinale.
À suivre dans les prochains articles
- Comment se nettoyer le côlon : comparatif des méthodes
- L’hydrothérapie du côlon : pour qui, pourquoi, comment ?
Pour aller plus loin
- Institut National du Cancer (2024). Cancer colorectal — dépistage et prévention. e-cancer.fr
- Drossman, D. A. (2016). Functional Gastrointestinal Disorders: History, Pathophysiology, Clinical Features and Rome IV. Gastroenterology, 150(6), 1262–1279.
- Baumgart, D. C. & Sandborn, W. J. (2012). Crohn’s disease. The Lancet, 380(9853), 1590–1605.
- Bouhnik, Y. (2018). Maladies inflammatoires chroniques de l’intestin. La Revue du Praticien.
- Maciocia, G. (2015). Les principes fondamentaux de la médecine chinoise. Elsevier Masson.
- Une bactérie est dite bénéfique quand elle contribue par son développement à favoriser le métabolisme de notre corps ↩︎
- Bactéries qui vivent en symbiose avec notre organisme et qui peuvent devenir infectieuses par opportunité ↩︎
- Les maladies auto-immunes résultent d’un dysfonctionnement du système immunitaire qui conduit ce dernier à s’attaquer aux constituants normaux de l’organisme. ↩︎
- Une fistule correspond à une communication anormale d’une cavité à une autre. Les connexions anormales peuvent concerner les organes internes, la surface de la peau, les vaisseaux sanguins. ↩︎
- Une sténose intestinale est un rétrécissement d’une partie de l’intestin en raison de tissu cicatriciel présent dans la paroi intestinale ↩︎
- Perte contrôlée de gaz ou selle par l’anus ↩︎
- Spécialité consacrée essentiellement aux pathologies de l’anus et du rectum ↩︎
- Présence d’un caillot de sang au sein de l’hémorroïde ↩︎
